Splošnost
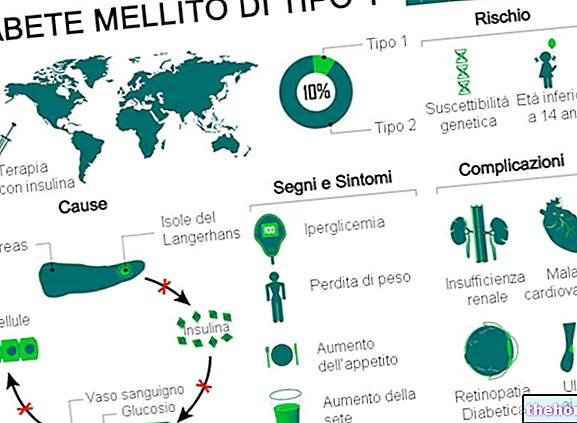
Sladkorna bolezen tipa 1 je presnovna motnja, ki nastane zaradi pomanjkanja (ali hude insuficience) insulina, hormona, ki ga proizvaja trebušna slinavka.
Klasični simptomi se nanašajo predvsem na povečano uriniranje, žejo in apetit ter hujšanje.

Vzroki te avtoimunske reakcije so slabo razumljeni; predpostavlja se, da so genetskega tipa ali endogenega ali eksogenega stresa.
Glavni test, ki omogoča diagnosticiranje sladkorne bolezni tipa 1 in njeno razlikovanje od sladkorne bolezni tipa 2, temelji na iskanju avtoprotiteles, vključenih v avtoimunsko reakcijo.
Sladkorna bolezen tipa 1 za življenje potrebuje dajanje eksogenega insulina, to je sintetične oblike hormona, podobnega naravnemu. Te terapije je treba upoštevati za nedoločen čas in na splošno ne ogroža običajnih dnevnih aktivnosti. Vsi diabetiki tipa 1 so izobraženi in usposobljeni za samozdravljenje z insulinsko terapijo.
Če se sladkorna bolezen tipa 1 ne zdravi, povzroča različne resne zaplete, akutne in kronične. Drugi zapleti sladkorne bolezni tipa 1 so kolateralne narave in temeljijo predvsem na hipoglikemiji, ki jo povzroči prevelik odmerek insulina.
Sladkorna bolezen tipa 1 predstavlja 5-10% vseh primerov sladkorne bolezni po vsem svetu.
Pankreasa in diabetes mellitus tipa 1
Kratek Anatomo-funkcijski odpoklic
Pankreasa je žlezasti organ, ki posreduje s podpiranjem prebavnega sistema in endokrinega sistema vretenčarjev.
Pri ljudeh ga najdemo v trebušni votlini, za želodcem.
To je endokrina žleza, ki proizvaja več pomembnih hormonov, vključno z insulinom, glukagonom, somatostatinom in polipeptidom trebušne slinavke.
Ima tudi eksokrino vlogo, saj izloča prebavni sok, ki vsebuje posebne encime za prebavo ogljikovih hidratov, beljakovin in lipidov v himusu.
Pri diabetes mellitusu tipa 1 je ogrožena le endokrina funkcija insulina.
Patofiziologija
Tip 1 (znan tudi kot T1D) je oblika sladkorne bolezni, ki jo povzroča avtoimunska lezija beta celic trebušne slinavke. Ko se te celice poškodujejo, ne proizvajajo več insulina, ne glede na dejavnike tveganja in povzročitelje.
V preteklosti so sladkorno bolezen tipa 1 imenovali tudi inzulinsko odvisna ali mladostniška sladkorna bolezen, danes pa te definicije veljajo za v osnovi napačne ali nepopolne.
Posamezni vzroki za diabetes mellitus tipa 1 so lahko povezani z različnimi patofiziološkimi procesi, ki posledično uničijo beta celice trebušne slinavke. Postopek poteka po teh korakih:
- Pridobivanje avtoreaktivnih CD4 pomožnih T celic in citotoksičnih CD8 T celic
- Pridobivanje avtoprotiteles B
- Aktiviranje prirojenega imunskega sistema.

Vzroki
Vzroki za diabetes mellitus tipa 1 niso znani.
Izpostavljenih je bilo več razlagalnih teorij, vzroki pa so lahko eni ali več tistih, ki jih bomo našteli:
- Genetska nagnjenost
- Prisotnost diabetogenega aktivatorja (imunski faktor)
- Izpostavljenost antigenu (npr. Virusu).
Genetika in dedovanje
Sladkorna bolezen tipa 1 je bolezen, ki vključuje več kot 50 genov.
Odvisno od lokusa ali kombinacije lokusov je lahko bolezen: dominantna, recesivna ali vmesna.
Najmočnejši gen je IDDM1 in ga najdemo na kromosomu 6, natančneje v območju obarvanja 6p21 (razred MHC II). Nekatere variante tega gena povečujejo tveganje za zmanjšanje značilnosti histokompatibilnosti tipa 1. Te vključujejo: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 in DQB1 0201, ki so pogostejše v populaciji Evrope in Severne Amerike. Zanimivo je, da nekateri igrajo zaščitno vlogo.
Tveganje za razvoj sladkorne bolezni tipa 1 pri otroku je:
- 10%, če je prizadet oče
- 10%, če je prizadet brat
- 4%, če je prizadeta mati in je bila ob porodu stara 25 let ali mlajša
- 1%, če je prizadeta mati in je bila v času poroda starejša od 25 let.
Okoljski dejavniki
Okoljski dejavniki vplivajo na izražanje sladkorne bolezni tipa 1.
Pri monozigotnih dvojčkih (z isto genetsko dediščino), ko je eden od obeh okužen z boleznijo, ima drugi le 30-50% možnosti, da se pojavi, kar pomeni, da v 50-70% primerov bolezen napade le eden od dveh identičnih dvojčkov. Tako imenovani indeks skladnosti je manjši od 50%, kar kaže na ZELO pomemben "vpliv na okolje.
Drugi okoljski dejavniki se nanašajo na stanovanjsko območje. Nekatera evropska območja, v katerih prebiva belci, imajo 10 -krat večje tveganje za nastanek kot mnoga druga. Zdi se, da se v primeru selitve nevarnost poveča ali zmanjša glede na namembno državo.
Vloga virusov
Teorija o vzrokih za nastanek sladkorne bolezni tipa 1 temelji na vmešavanju virusa, kar bi sprožilo imunski sistem, ki iz še vedno skrivnostnih razlogov na koncu napade tudi beta celice trebušne slinavke.
Virusna družina Coxsackie, kateremu pripada virus rdečk, se zdi, da je vključen v ta mehanizem, vendar dokazi še ne zadostujejo za to. Pravzaprav ta občutljivost ne vpliva na celotno populacijo in le nekateri posamezniki, ki jih prizadene rdečka, razvijejo diabetes mellitus tipa 1.
To je nakazovalo na določeno genetsko ranljivost in ni presenetljivo, da je bila ugotovljena dedna težnja določenih genotipov HLA. Vendar njihova korelacija in avtoimunski mehanizem ostajata napačno razumljena.
Kemikalije in zdravila
Nekatere kemikalije in nekatera zdravila selektivno uničujejo celice trebušne slinavke.
The pirinuron, rodenticid, izdan leta 1976, selektivno uničuje beta celice trebušne slinavke, ki povzročajo diabetes mellitus tipa 1. Ta izdelek je bil v poznih sedemdesetih letih umaknjen z večine trgov, vendar ne povsod.
Tam streptozotocin, antibiotik in zdravilo proti raku, ki se uporablja v kemoterapiji za rak trebušne slinavke, ubija beta celice organa tako, da mu odvzame endokrino sposobnost za inzulin.
Simptomi
Klasični simptomi sladkorne bolezni tipa 1 vključujejo:
- Poliurija: prekomerno uriniranje
- Polidipsija: povečana žeja
- Kserostomija: suha usta
- Polifagija: povečan apetit
- Kronična utrujenost
- Neupravičeno hujšanje.
Akutni zapleti
Mnogi diabetiki tipa 1 se diagnosticirajo ob pojavu nekaterih zapletov, značilnih za bolezen, kot so:
- Diabetična ketoacidoza
- Ne-ketotična hiperosmolarno-hiperglikemična koma.
Diabetična ketoacidoza: kako se pojavi?
Ketoacidoza diabetesa mellitusa tipa 1 se pojavi zaradi kopičenja ketonskih teles.
To so presnovni odpadki, ki nastanejo zaradi porabe maščob in aminokislin v energetske namene. Ta okoliščina se kaže s pomanjkanjem insulina in posledičnim pomanjkanjem glukoze v tkivih.
Znaki in simptomi diabetične ketoacidoze vključujejo:
- Kseroderma: suha koža
- Hiperventilacija in tahipneja: globoko in hitro dihanje
- Zaspanost
- Bolečine v trebuhu
- Umaknil se je.
Ne-ketotična hiperosmolarno-hiperglikemična koma
Zelo pogosto se pojavi zaradi "okužbe ali jemanja zdravil v prisotnosti sladkorne bolezni tipa 1" in ima smrtnost do 50%.
Patološki mehanizem določa:
- Prekomerna koncentracija glikemije
- Intenzivna ledvična filtracija za izločanje glukoze
- Pomanjkanje rehidracije.
Pogosto se pojavi z žariščnimi ali generaliziranimi napadi.
Kronični zapleti
Dolgoročni zapleti sladkorne bolezni tipa 1 so povezani predvsem z makro in mikro angiopatijami (zapleti krvnih žil).
Zapleti slabo vodenega diabetesa mellitusa tipa 1 lahko vključujejo:
- Vaskularne bolezni makrocirkulacije (makroangiopatije): možganska kap, miokardni infarkt
- Žilne bolezni mikrocirkulacije (mikroangiopatije): retinopatije, nefropatije in nevropatije
- Drugi, povezani ali nepovezani z zgoraj navedenim: odpoved ledvic pri sladkorni bolezni, občutljivost na okužbe, amputacija diabetičnega stopala, katarakta, okužbe sečil, spolna disfunkcija itd.
- Klinična depresija: v 12% primerov.
Patološka osnova makroangiopatij je ateroskleroza.
Srčno -žilne bolezni in nevropatija pa imajo lahko tudi avtoimunsko podlago. Za to vrsto zapletov je tveganje za smrt žensk 40% večje kot pri moških.
Okužbe sečil
Ljudje s sladkorno boleznijo tipa 1 kažejo povečano stopnjo okužb sečil.
Razlog je disfunkcija mehurja, povezana z diabetično nefropatijo. To lahko povzroči zmanjšanje občutljivosti, kar posledično poveča zadrževanje urina (dejavnik tveganja za okužbe).
Spolna disfunkcija
Spolna disfunkcija je pogosto posledica fizičnih dejavnikov (na primer poškodbe živcev in / ali slabe prekrvavitve) in psiholoških dejavnikov (na primer stresa in / ali depresije, ki jih povzročajo bolezni).
- Moški: najpogostejše spolne težave pri moških so težave z erekcijo in ejakulacijo (retrogradni zaplet).
- Ženske: Statistične študije so pokazale, da obstaja pomembna povezava med sladkorno boleznijo tipa 1 in spolnimi težavami pri ženskah (čeprav mehanizem ni jasen). Najpogostejše motnje vključujejo zmanjšano občutljivost, suhost, težave / nezmožnost doseganja orgazma, bolečine med spolnim odnosom in zmanjšan libido.
Diagnoza
Za sladkorno bolezen tipa 1 je značilna ponavljajoča se in vztrajna hiperglikemija, ki jo je mogoče diagnosticirati z eno ali več naslednjimi zahtevami:
- Glukoza v krvi na tešče enaka ali večja od 126 mg / dl (7,0 mmol / l)
- Glukoza v krvi enaka ali večja od 200 mg / dl (11,1 mmol / L), 2 uri po peroralni uporabi peroralne obremenitve, ki je enaka 75 g glukoze (test tolerance na glukozo)
- Simptomi hiperglikemije in potrditev diagnoze (200 mg / dl ali 11,1 mmol / l)
- Glikiran hemoglobin (tip A1c) enak ali večji od 48 mmol / mol.
Opomba: Ta merila priporoča Svetovna zdravstvena organizacija (WHO).
Prvenec
Približno ¼ ljudi s sladkorno boleznijo tipa 1 se začne z diabetično ketoacidozo. To je opredeljeno kot "presnovna acidoza, ki jo povzroči" povečanje ketonskih teles v krvi; to povečanje je posledica izključne porabe energije maščobnih in aminokislin.
Redkeje se lahko sladkorna bolezen tipa 1 začne s hipoglikemičnim kolapsom (ali komo). To je posledica prevelike proizvodnje insulina v nekaj trenutkih pred zadnjo prekinitvijo, kar je precej nevarna okoliščina.
Diferencialna diagnoza
Diagnoza drugih vrst sladkorne bolezni se pojavi v različnih okoliščinah.
Na primer z navadnim pregledom, z naključnim odkrivanjem hiperglikemije in s prepoznavanjem sekundarnih simptomov (utrujenost in motnje vida).
Sladkorna bolezen tipa 2 se pogosto odkrije pozno ob nastopu dolgotrajnih zapletov, kot so: možganska kap, miokardni infarkt, nevropari, razjede na nogah ali težave pri celjenju ran, težave z očmi, glivične okužbe in porod, ki trpi zaradi makrosomije ali hipoglikemije.
Če ni nedvoumne hiperglikemije, je treba pozitiven rezultat v vsakem primeru potrditi s ponovitvijo pozitivnega rezultata.
Diferencialna diagnoza diabetesa mellitusa tipa 1 in tipa 2, za oba značilna hiperglikemija, se nanaša predvsem na vzrok presnovne okvare.
Medtem ko je pri tipu 1 znatno zmanjšanje insulina zaradi uničenja beta celic trebušne slinavke, je pri tipu 2 odpornost proti insulinu (pri tipu 1 ni).
Drug dejavnik, ki je značilen za diabetes mellitus tipa 1, je prisotnost protiteles, namenjenih uničenju beta celic trebušne slinavke.
Samodejno odkrivanje protiteles
Pokazalo se je, da lahko pojav v krvi avtoprotiteles, povezanih s sladkorno boleznijo tipa 1, napoveduje nastanek bolezni še pred hiperglikemijo.
Glavna avtoprotitelesa so:
- Avtoprotitelesa otočnih celic
- Insulinska avtoprotitelesa
- Avtoprotitelesa, ki ciljajo na 65 kDa izoformo dekarboksilaze glutaminske kisline (GAD),
- Avtoprotitelesa proti tirozin-fosfatazi proti IA-2
- Cinkov transporter 8 avtoprotiteles (ZnT8).
Po definiciji diagnoze sladkorne bolezni tipa 1 ni mogoče postaviti pred pojavom simptomov in kliničnih znakov. Vendar lahko pojav avtoprotiteles še vedno razkrije stanje "latentne avtoimunske sladkorne bolezni".
Pri vseh osebah, ki kažejo eno ali nekaj od teh protiteles, se ne razvije sladkorna bolezen tipa 1. Tveganje se povečuje, ko se povečuje; na primer pri treh ali štirih različnih vrstah protiteles je stopnja tveganja 60-. 100%.
Časovni interval med pojavom avtoprotiteles v krvi in nastopom klinično diagnosticirane sladkorne bolezni tipa 1 je lahko nekaj mesecev (dojenčki in majhni otroci); po drugi strani pa lahko pri nekaterih posameznikih traja več let.
Samo preskus protiteles proti otočnim celicam zahteva konvencionalno imunofluorescenčno odkrivanje, medtem ko se drugi merijo s posebnimi testi radio vezave.
Preventiva in terapija
Diabetes mellitus tipa 1 trenutno ni mogoče preprečiti.
Nekateri raziskovalci trdijo, da bi se temu lahko izognili, če bi ga ustrezno zdravili v latentni avtoimunski fazi, preden se imunski sistem aktivira proti beta celicam trebušne slinavke.
Imunosupresivna zdravila
Zdi se, da je ciklosporin A., imunosupresivno sredstvo, lahko blokira uničenje beta celic. Zaradi toksičnosti za ledvice in drugih stranskih učinkov je zelo neprimeren za dolgotrajno uporabo.
Protitelesa proti CD3, vključno z teplizumab in "oteliksizumab, ohranijo proizvodnjo insulina. Mehanizem tega učinka je verjetno posledica ohranjanja regulatornih T celic. Ti mediatorji zavirajo aktivacijo imunskega sistema, vzdržujejo homeostazo in toleranco na samo-antigene. Trajanje teh učinkov še ni znano
Protitelesa proti CD20 rituksimab zavirajo celice B, vendar dolgoročni učinki niso znani.
Prehrana
Nekatere raziskave so pokazale, da dojenje zmanjšuje tveganje za nastanek sladkorne bolezni tipa 1.
Pokazalo se je, da je vnos vitamina D 2000 ie v prvem letu življenja preventivno, vendar vzročna povezava med hranilom in boleznijo ni jasna.
Otroci s protitelesi proti beljakovinam beta celic, ko se zdravijo z vitaminom B3 (PP ali niacinom), kažejo drastično zmanjšanje pojavnosti v prvih sedmih letih življenja.
Stres in depresija
Psihološki stres, povezan z življenjskim slogom sladkorne bolezni tipa 1, je precejšen; ni presenetljivo, da zapleti te patologije vključujejo tudi depresivne simptome in hudo depresijo.
Da bi se temu izognili, obstajajo preventivni ukrepi, ki vključujejo: vadbo, hobije in sodelovanje v dobrodelnih organizacijah.
Insulin
V nasprotju s sladkorno boleznijo tipa 2 prehrana in telesna vadba nista zdravilo.
Zaradi endokrine insuficience so diabetiki tipa 1 prisiljeni injicirati insulin podkožno ali s črpanjem.
Danes je insulin sintetične narave; v preteklosti so uporabljali hormone živalskega izvora (govedo, konji, ribe itd.).
Obstajajo štiri glavne vrste insulina:
- Hitro delujoč: "učinek nastopi v 15" minutah, doseže vrhunec med 30 in 90 ".
- Kratkodelujoče: "učinek nastopi v 30" minutah, doseže vrhunec med 2 in 4 urami.
- Vmesno delovanje: učinek nastopi v 1-2 urah, največji je med 4 in 10 urami.
- Dolgotrajno delovanje: enkrat na dan ima učinek, ki se pojavi v 1-2 urah, s "podaljšanim delovanjem, ki traja vseh 24.
POZOR! Presežek insulina lahko povzroči hipoglikemijo (
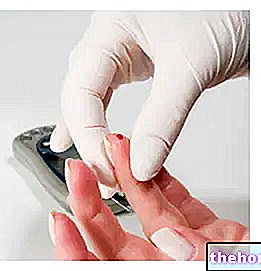
Upravljanje s hrano in odkrivanje glukoze v krvi sta dva zelo pomembna dejavnika, ki preprečujeta presežek in okvaro eksogenega insulina.
Kar zadeva prehrano, je eden od temeljev štetje ogljikovih hidratov; za oceno glikemije pa zadostuje uporaba elektronske naprave (glukometra).
Glej tudi: Dieta za diabetes mellitus tipa 1.
Cilj prehranskega / hormonskega obvladovanja je kratkoročno ohraniti glikemijo okoli 80-140 mg / dl in glikiran hemoglobin pod 7%, da bi se izognili dolgoročnim zapletom.
Za dodatne informacije: Zdravila za zdravljenje sladkorne bolezni tipa 1 "
Presaditev trebušne slinavke
Pri diabetes mellitusu tipa 1, zlasti v primerih, ko je zdravljenje z insulinom težje, je mogoče izvesti tudi presaditev celic beta v trebušni slinavki.
Težave so povezane z zaposlovanjem združljivih darovalcev in stranskimi učinki pri uporabi zdravil proti zavrnitvi.
Ocenjuje se, da je uspešnost v prvih 3 letih (opredeljena kot neodvisnost od insulina) okoli 44%.
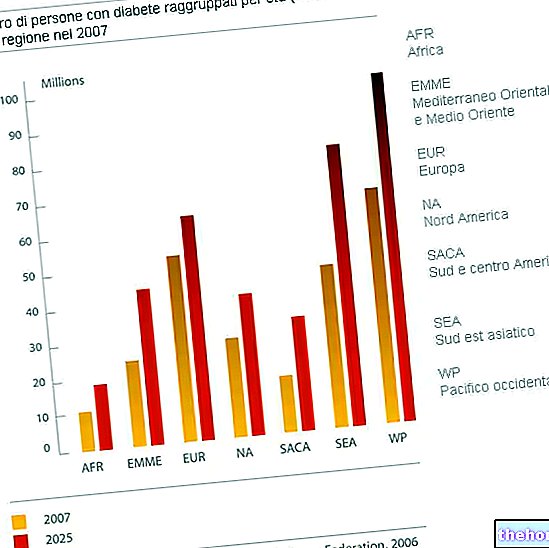
Epidemiologija
Sladkorna bolezen tipa 1 predstavlja 5-10% vseh primerov sladkorne bolezni ali 11-22.000.000 po vsem svetu.
Leta 2006 je diabetes mellitus tipa 1 prizadel 440.000 otrok, mlajših od 14 let, in je bil primarni vzrok sladkorne bolezni pri mlajših od 10 let.
Diagnoza diabetesa mellitusa tipa 1 se vsako leto poveča za približno 3%.
Cene se od države do države zelo razlikujejo:
- Na Finskem 57 primerov na 100.000 letno
- V Severni Evropi in Združenih državah 8-17 primerov na 100.000 letno
- Na Japonskem in Kitajskem 1-3 primera na 100.000 letno.
Azijski Američani, Latinoamerikanci in Latinoameričani z barvnimi barvami imajo večjo verjetnost, da bodo zboleli za sladkorno boleznijo tipa 1 kot belci, ki niso Hispanci.
Raziskave
Raziskave sladkorne bolezni tipa 1 financirajo vlade, industrija (npr. Farmacevtska podjetja) in dobrodelne organizacije.
Trenutno se eksperimentiranje giblje v dveh različnih smereh:
- Pluripotentne matične celice: To so celice, ki jih je mogoče uporabiti za ustvarjanje dodatnih specifičnih beta celic. Leta 2014 je poskus na miših dal pozitiven rezultat, vendar je pred uporabo teh tehnik pri ljudeh potrebno več raziskav.
- Cepivo: Cepiva za zdravljenje ali preprečevanje sladkorne bolezni tipa 1 so zasnovana tako, da inducirajo imunsko toleranco na celice beta trebušne slinavke in insulin. Po nekaterih neuspešnih izidih trenutno ni delujočega cepiva. Od leta 2014 so začeli izvajati nove protokole.