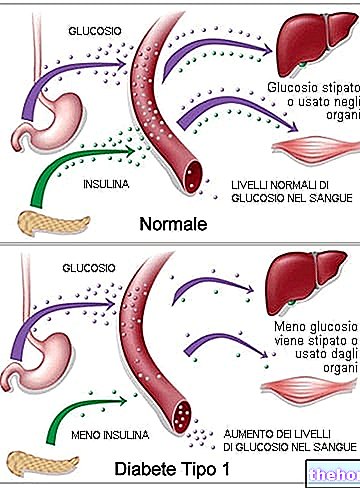
Naj na kratko spomnimo, da je insulin bistveni hormon, ki omogoča prehod glukoze iz krvi v celice in preprečuje, da bi se njegova koncentracija v krvi (glikemija) previsoko dvignila. Vse telesne celice ne potrebujejo insulina za absorpcijo glukoze; "hormon pa je bistvenega pomena za mišično in maščobno tkivo, ki samo predstavlja približno 60% telesne mase.
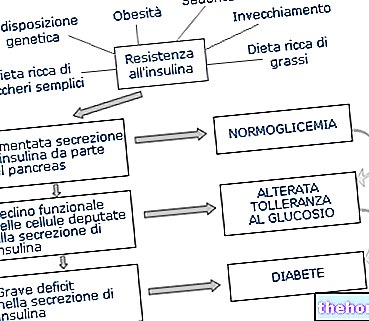
Kot odziv na odpornost proti insulinu telo vzpostavi kompenzacijski mehanizem, ki temelji na povečanem sproščanju insulina; v teh primerih govorimo o hiperinzulinemiji, torej visoki ravni hormona v krvi. Če lahko v začetnih fazah ta kompenzacija vzdržuje glukozo v krvi na normalni ravni (evglikemija), se v napredni fazi celice trebušne slinavke, odgovorne za proizvodnjo insulina, ne morejo prilagoditi njene sinteze; rezultat je zvišanje glukoze v krvi po obroku.

Nazadnje, v polni fazi nadaljnje znižanje koncentracije insulina v plazmi - zaradi postopnega izčrpavanja celic beta trebušne slinavke - določa nastanek hiperglikemije tudi v pogojih na tešče.
Zato ni presenetljivo, da je insulinska rezistenca pogosto predprostor sladkorne bolezni.
Za razumevanje bioloških razlogov za to negativno evolucijo je potrebno imeti dovolj znanja o regulacijskih mehanizmih glikemije in o hormonih, ki v njej sodelujejo. Na kratko, odpornost proti insulinu določa:
- povečanje hidrolize trigliceridov v maščobnem tkivu s povečanjem maščobnih kislin v plazmi;
- zmanjšanje privzema glukoze v mišicah s posledičnim zmanjšanjem nanosa glikogena;
- večja sinteza glukoze v jetrih kot odgovor na "povečano koncentracijo maščobnih kislin v krvi in izginotje procesov, ki jo zavirajo; posledično se poveča raven glikemije na tešče.
- menijo, da zaradi kompenzacijske hiperinzulinemije beta-celice ne morejo aktivirati vseh tistih molekularnih mehanizmov, ki so potrebni za njeno pravilno delovanje in normalno preživetje.Zmanjšana funkcionalnost celic trebušne slinavke, odgovornih za sintezo insulina, odpira vrata diabetesu mellitusu tipa II.
Mišično tkivo predstavlja glavno mesto periferne insulinske rezistence, vendar med telesno aktivnostjo to tkivo izgubi odvisnost od insulina in glukoza lahko vstopi v mišične celice tudi ob prisotnosti posebno nizkih ravni insulina.
, kortizol in glukagon, ki lahko antagonizirajo delovanje insulina, do točke, ko določijo odpornost proti insulinu, kadar je prisotna v presežku (kot se običajno pojavi pri Cushingovem sindromu).
Načini, na katere ti hormoni nasprotujejo insulinu, so najbolj različni: na primer lahko delujejo na inzulinske receptorje z zmanjšanjem njihovega števila (to je primer GH) ali na transdukcijo signala, ki je cepljen z vezjo receptor inzulin ( potrebno za uravnavanje celičnega odziva) .Ta zadnji biološki ukrep je prerazporeditev prenašalcev glukoze GLUT4 * iz znotrajceličnega predela v plazemsko membrano; vse to omogoča povečanje oskrbe z glukozo, tudi eksogena dobava teh hormonov (na primer kortizon ali rastni hormon) lahko določi odpornost proti insulinu. Obstajajo lahko tudi genetski vzroki, ki jih povzročajo mutacije v receptorju za insulin. V večini primerov pa vzrokov za odpornost proti insulinu ni mogoče jasno določiti.
Poleg neizogibne dedne komponente v večini primerov odpornost proti insulinu prizadene ljudi, ki jih prizadenejo bolezni in stanja, kot so hipertenzija, debelost (zlasti androidna ali trebušna), nosečnost, maščobna jetra, presnovni sindrom, uporaba anaboličnih steroidov, ateroskleroza, sindrom policističnih jajčnikov, hiperandrogenizem in dislipidemija (visoke vrednosti tigliceridov in holesterola LDL, povezane z zmanjšano količino holesterola HDL). Ta stanja, povezana z neizogibno genetsko komponento, predstavljajo tudi možne vzroke / posledice odpornosti proti insulinu in so pomembna za njeno diagnozo.
.
Včasih se uporablja tudi klasična glikemična krivulja, ki ob prisotnosti odpornosti proti insulinu predstavlja razmeroma normalen trend, le da po nekaj urah predstavi hitro znižanje glikemije (zaradi hiperinzulinemije).
. Koristni so tudi pripomočki, ki lahko zmanjšajo ali upočasnijo črevesno absorpcijo sladkorjev (dodatki akarboze in vlaknin, kot sta glukomanan in psilij). Nekatera zdravila, ki se uporabljajo pri zdravljenju sladkorne bolezni, na primer metformin, so se izkazala za učinkovita tudi pri zdravljenju " odpornost proti insulinu; zelo pomembno pa je, da najprej posežemo v prehrano in raven telesne aktivnosti, pri čemer se zatečemo k zdravljenju z zdravili le, če spremembe načina življenja ne zadoščajo.* Celice mišičnega in maščobnega tkiva "absorbirajo" glukozo v krvi skozi plazemsko membrano. To je proces olajšane difuzije, ki jo izvaja družina prenašalcev glukoze, delno prisotna na celični površini (GLUT1) in delno premeščena na membrano kot odziv na različne dražljaje (GLUT4). Med temi dražljaji je najmočnejši in najbolj znan insulin.















.jpg)