V tem videu bomo govorili o enem najbolj subtilnih sovražnikov zdravja žensk, ki se ga je veliko žensk naučilo poznati in se boriti, da se branijo pred okužbo in preprečijo zaplete. Govorim o virusu človeškega papiloma (imenovanem tudi HPV), ki jih bomo med poukom podrobneje spoznali skupaj s posledicami genitalne okužbe, za katero je odgovoren. Najprej je treba pojasniti, da ne obstaja ena sama vrsta papiloma virusa. Za HPV je v resnici značilna široka genetske variabilnosti, zato poznamo več kot 100 serotipov, ki lahko okužijo ljudi. Nekateri virusi HPV so odgovorni za benigne lezije kože in sluznice, kot so bradavice, bradavice ali papilomi. Po drugi strani pa imajo drugi virusni sevi onkogeni potencial, torej lahko povzročijo lezije, ki se lahko razvijejo v tumor.Zlasti papiloma virus je glavni dejavnik tveganja za raka materničnega vratu, ki se diagnosticira vsako leto pri približno 3.500 Italijankah. Na srečo bo le majhen del žensk, ki so prišle v stik s papiloma virusom, imel tovrstne težave. To je iz dveh razlogov. Prvič, v večini primerov (približno 70-90%) imunski sistem odpravi okužbo s HPV, ne da bi pri tem povzročil škodo. Drugič, drugič, v redkih primerih, ko virus preživi imunski napad, se rak materničnega vratu razvija zelo počasi in mu sledijo predrakave spremembe, imenovane displazije. Če se te lezije odkrijejo zgodaj, zahvaljujoč preprostim testom, kot sta bris papa in kolposkopija. jih je mogoče učinkovito zdraviti, preden se razvijejo v tumor, tako da odstranimo le prizadeti del sluznice in tako ne ogrozimo plodnosti ženske.
Ocenjuje se, da več kot 75% spolno aktivnih žensk v življenju zboli za "genitalno okužbo s HPV, zlasti na začetku spolnega odnosa". Vendar, kot smo videli, je le v manjšem številu primerov ta okužba obstojna in lahko privede do razvoja tumorja. Okužba s genitalnim papiloma virusom se prenaša predvsem z vaginalnim, analnim in oralnim spolnim odnosom. Med načine okužbe je treba vključiti tudi ročne intimne stike in izmenjavo spolnih igrač, ki jih okužijo okužene osebe. Uporaba kondoma v tem primeru zato je le delno učinkovit pri preprečevanju okužbe, saj lahko pride do stika z virusom med deli, ki jih kondom ne pokriva. Na splošno lahko pride do okužbe, zlasti če so aktivne virusne celice in če so prisotne raztrganine, ureznine ali odrgnine v kožo ali sluznico. Prenos virusa HPV se lahko pojavi tudi posredno. Posebno ogrožena so mesta, ki gostijo veliko ljudi, na primer javne kopalnice, garderobe ali bazeni, kjer je možen stik s površinami, ki so jih prej uporabljali nosilci okužbe. Zato smo videli, da je okužba s HPV v večini primerov prehodna in se spontano razreši, ne da bi pustila posledice. Obrambna sila telesa je pravzaprav sposobna reagirati proti virusu in ga odpraviti, preden lahko povzroči veliko škodo. se ne zgodi, imunski sistem ne more izkoreniniti virusa, ki na ta način, čeprav zelo počasi, lahko postopoma povzroči precej resne težave.Zlasti če okužba vztraja in postane kronična, po približno 5 letih pride do predrakavih lezij lahko nastanejo v sluznici, ki obdaja maternični vrat, znan tudi kot maternični vrat. Sčasoma se lahko te lezije (približno 7-15 let) spremenijo v tumor. Vendar je treba opozoriti, da je ta maligni razvoj opazen predvsem pri ženskah, okuženih s sevi HPV z visokim onkogenim tveganjem. Zlasti med več kot 100 znanimi so najnevarnejši v tem smislu genotipi 16 in 18. Tisti, povezani na primer s kožnimi in spolnimi bradavicami, imajo zelo nizek onkogeni potencial.
Poleg raka materničnega vratu lahko humani papiloma virusi povzročijo tudi druge klinične manifestacije na ravni spolovil. Dejansko smo že omenili, kako so nekateri virusni sevi vključeni v nastanek bradavic na spolovilih, imenovane tudi ostre bradavice ali grebeni. petelina. Natančneje, genotipa 6 in 11 sta odgovorna za 90% genitalnih bradavic. Govorimo torej o genotipih, ki niso tisti, ki povzročajo tumorske lezije. Na splošno se ti virusi razmnožujejo z izkoriščanjem celic kože in sluznice, kar spodbuja prekomerno rast, imenovano hiperplazija, ki povzroča značilne in grde rasti. Genitalne bradavice se lahko nahajajo na zunanjih spolovilih, v nožnici, okoli anusa in na presredku. Bradavice se prenašajo tudi s spolnim odnosom z okuženim partnerjem. Izgledajo kot majhne, dvignjene ali ravne grudice ali izbokline. Včasih razporejene v grozdi. V večini primerov ne povzročajo bolečine, lahko pa povzročijo nelagodje, srbenje ali nelagodje. Te lezije imajo zelo majhen onkogeni potencial. Vendar so zelo nalezljive, zato jih je treba zdraviti. Ne pozabite, da se bradavice še vedno lahko pojavijo na ekstragenitalnih mestih, na primer v ustni votlini in na rokah, nogah ali obrazu. Spomnim se tudi, kako za razliko od raka materničnega vratu genitalne bradavice vplivajo tudi na moške.
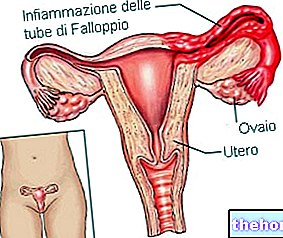
Po tej nujni digresiji o akutnih kondilomih se vrnimo k govoru o najnevarnejših sevih HPV, ker so potencialno onkogeni. Ti virusi povzročajo subtilno okužbo, ker se za razliko od bradavic ne kaže jasno. Zanj so značilne asimptomatske spremembe, ki vplivajo na sluznico genitalij, običajno na vratu maternice. Odsotnost simptomov med drugim spodbuja njihovo širjenje, saj se večina prizadetih posameznikov ne zaveda infekcijskega procesa, ki poteka, vendar obstajajo nekateri znaki, ki lahko kažejo na "okužbo maternice" in vas lahko opozorijo. Pogosti simptomi vključujejo nenavadne krvavitve, zlasti po spolnem odnosu, in bolečine v spodnjem delu hrbta, pri uriniranju ali med spolnim odnosom. Ob prisotnosti teh manifestacij je priporočljivo, da se posvetujete z zdravnikom ali ginekologom.
Med ginekološkim pregledom zdravnik išče vse spremembe, povezane z okužbo s papiloma virusom. Papa test ima poseben pomen, o katerem bomo podrobneje razpravljali v naslednjem videu. Ta pregled v resnici, če se redno izvaja, omogoča izključitev prisotnosti malignih celic, zato lahko zgodaj prepozna »nevarno« genitalno lezijo, še preden se razvije v karcinom. Zaradi tega je bris Papa del programa presejanja raka materničnega vratu. Če po rezultatih papa testa obstajajo znaki lezij, vrednih nadaljnje študije, lahko ginekolog preveri maternični vrat s kolposkopijo. Kolposkopski pregled omogoča povečan pogled na tkiva in poglablja analizo sumljivih lezij. Med kolposkopijo se lahko izvedejo ciljno usmerjene biopsije, to je odvzem majhne količine tkiva s površine vratu in iz materničnega vratu. Ti vzorci bodo nato podvrženi citološkim analizam in preskusom za iskanje virusne DNA.
Za okužbo s HPV trenutno ni zdravila. Vendar pa je mogoče uspešno zdraviti predtumorne lezije, ki jih povzroča virus. Ne pozabite, da se lezije HPV pogosto podvržejo spontani regresiji, zato se številni primeri blage displazije ne zdravijo, ampak jih sčasoma spremljamo. Po potrebi se predrakave lezije materničnega vratu odstranijo z majhnimi konzervativnimi kirurškimi posegi ali z lasersko terapijo. V primerih, ko se je tumor že razvil, terapevtske možnosti vključujejo delno ali popolno odstranitev maternice, kemoterapijo in radioterapijo. Kar zadeva genitalne bradavice, se običajno izvaja "nanos kemičnih raztopin ali lasersko zdravljenje. Kot bomo videli v naslednjem videu, je že nekaj let na voljo cepivo, ki ščiti maternični vrat pred najnevarnejšim. sevi HPV, še posebej uporabni, če se opravijo pred začetkom spolnega življenja.