V tem stanju so tipični simptomi očitnega hipotiroidizma redki ali odsotni: zvišanje ravni TSH uspe ohraniti vrednosti ščitničnih hormonov v normalnih mejah.
Najpogostejši vzrok za subklinični hipotiroidizem je Hashimotov tiroiditis.
Ščitnica: ključne točke
Pred opredelitvijo značilnosti subkliničnega hipotiroidizma se je treba na kratko spomniti nekaterih pojmov v zvezi s ščitnico:
- Ščitnica je majhna endokrina žleza, ki se nahaja v sprednjem delu vratu, pred in stransko od grla in sapnika. Glavni hormoni, ki jih proizvaja - tiroksin (T4) in trijodotironin (T3) - nadzorujejo presnovne dejavnosti in so odgovorni za pravilno delovanje večine telesnih celic.
- Natančneje, ščitnični hormoni signalizirajo, kako hitro mora telo delovati in kako mora s hrano in kemikalijami proizvajati energijo in pravilno opravljati svoje funkcije. Ne samo to: ščitnica posega v procese rasti in razvoja številnih tkiv. dejavnosti, ki optimizirajo zlasti funkcije srčno -žilnega in živčnega sistema.
- Proizvodnja ščitničnih hormonov se aktivira in deaktivira prek sistema povratnih informacij. Med različnimi dejavniki, ki sodelujejo pri tem mehanizmu, je ščitnični stimulirajoči hormon (TSH) odgovoren za vzdrževanje stabilne koncentracije ščitničnih hormonov v krvnem obtoku.
Jaz sem primer:
- Hashimotov tiroiditis (vodilni vzrok za subklinični hipotiroidizem);
- Basedow-Gravesova bolezen.
Drugi vzroki za subklinični hipotiroidizem so lahko:
- Prejšnje akutno vnetje;
- Pomanjkanje joda (s prehrano: prehrana z malo joda ali bogata z živili, imenovana "gozzigeni", ki ovirajo njeno asimilacijo; endemična: dolgo bivanje na geografskih območjih s pomanjkanjem joda, zlasti v goratih in daleč od morja);
- Jatrogeni, zlasti:
- Prejšnja ablativna terapija z radioaktivnim jodom;
- Operacija odstranjevanja ščitnice (tiroidektomija);
- Zdravila (amiodaron, litij, radiološka kontrastna sredstva, ki vsebujejo jod itd.);
- Nezadostno nadomestno zdravljenje;
- Zunanja radioterapija glave in vratu (uporablja se na primer v primeru karcinoma grla, Hodgkinovega limfoma, levkemije, intrakranialnih neoplazem itd.).
Subklinični hipotiroidizem se lahko pojavi tudi v idiopatski obliki (tj. Zaradi neznanih vzrokov).
Kdo je najbolj ogrožen
Subklinični hipotiroidizem je sorazmerno pogost (v splošni populaciji je ocenjena razširjenost med 4 in 10%).
Stanje prizadene predvsem starost in ženski spol ("kritična" obdobja za delovanje ščitnice so nosečnost in menopavza).
Subklinični hipotiroidizem je še posebej pogost pri tistih z osnovnim Hashimotovim tiroiditisom.
Najbolj nagnjeni k razvoju subkliničnega hipotiroidizma so:
- Bolniki z Downovim sindromom;
- Ženske v poporodnem obdobju (v 6 mesecih);
- Ženske v menopavzi;
- Starejši bolniki;
- Bolniki s sladkorno boleznijo tipa 1;
- Bolniki s srčnim popuščanjem;
- Bolniki z družinsko anamnezo bolezni ščitnice;
- Bolniki z drugimi avtoimunskimi boleznimi.
Ne smemo pozabiti, da je subklinični hipotiroidizem stanje, pri katerem je sprememba delovanja ščitnice blaga do zmerna. Če pa ga zanemarimo, lahko disfunkcija napreduje do popolnega hipotiroidizma (koncentracije TSH v obtoku so povišane, vrednosti ščitničnih hormonov pa pod normalnimi mejami, zato ne zadoščajo za vzdrževanje stanja evtiroidizma).
Subklinični hipotiroidizem: glavni simptomi
Znaki subkliničnega hipotiroidizma so lahko subtilni ali blagi.
Simptomi se običajno pojavijo po dolgem subkliničnem poteku in lahko vključujejo:
- Mišična šibkost
- Astenija;
- Zaspanost podnevi;
- Hladna nestrpnost;
- Težave pri koncentraciji
- Hripavost;
- Suha in groba koža;
- Edem vek;
- Izguba spomina
- Zaprtje.
V večini primerov subklinični hipotiroidizem ostane stabilen več let in včasih lahko popusti.
Tveganje za napredovanje subkliničnega hipotiroidizma v odkrito obliko je večje pri starejših bolnikih in pri tistih z visokimi vrednostmi protiteles proti ščitnici (parameter, ki kaže na prisotnost avtoimunskih bolezni).
Težave, povezane s subkliničnim hipotiroidizmom
V zadnjih letih je več znanstvenih študij povezalo subklinični hipotiroidizem z različnimi kliničnimi stanji.
Poleg možnega napredovanja disfunkcije do popolnega hipotiroidizma lahko pride do:
- Povečanje ravni lipoproteinov nizke gostote;
- Povečano kardiovaskularno tveganje;
- Kognitivni upad (pri starejših bolnikih);
- Anksioznost in depresija.
Poleg tega je pri bolnikih s subkliničnim hipotiroidizmom večja verjetnost za razvoj:
- Hiperholesterolemija (zvišanje ravni skupnega holesterola);
- Ateroskleroza;
- Dislipidemija;
- Bolezen koronarnih arterij;
- Periferna arterijska bolezen.
Diagnozo subkliničnega hipotiroidizma lahko postavimo na podlagi:
- Skrbno anamnezo bolnika;
- Prisotnost simptomov in znakov blage hipofunkcije ščitnice;
- Merjenje serumske koncentracije TSH, prostega T4 (FT4) in prostega T3 (FT3) po preprostem vzorcu krvi.
Za subklinični hipotiroidizem so značilne povišane serumske ravni TSH (ščitničnega stimulirajočega hormona), povezane z normalnimi ravnmi prostih ščitničnih hormonov (FT3 in FT4), in sicer dvakrat v razmiku vsaj 2-3 mesecev.
Odkrivanje protiteles proti tiroglobulinu (Ab anti-TG) in protiteles proti tiroperoksidazi (Ab anti-TPO) v krvi omogoča ugotavljanje avtoimunske etiologije subkliničnega hipotiroidizma in priložnost za začetek nadomestnega zdravljenja z L-tiroksinom (L- T4).
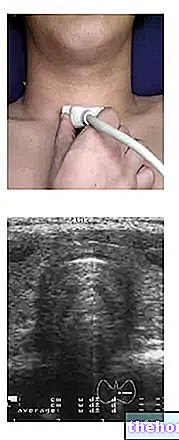
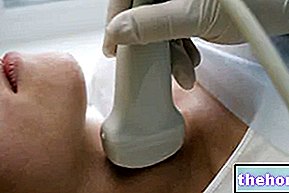
Ultrazvok ščitnice, scintigrafija in aspiracija s tanko iglo so koristen zaključek za oceno kliničnega primera, saj zagotavljajo informacije o morfologiji in funkcionalni sposobnosti ščitnice.

Kateri testi so potrebni za subklinični hipotiroidizem?
Krvni testi, koristni za diagnozo subkliničnega hipotiroidizma, so:
- Odmerjanje TSH, FT3 in FT4 (prosta oblika T4);
- Stimulacijski test s TRH (hormonom, ki sprošča tirotropin);
- Odmerjanje protiteles proti tiroperoksidazi (Ab anti-TPO) in anti-tiroglobulina (Ab anti-TG);
- Odmerjanje skupnega holesterola, HDL, LDL in trigliceridov.
Pri subkliničnem hipotiroidizmu so ravni krožečih ščitničnih hormonov običajno v normalnih mejah, povezane s povišano vrednostjo TSH v serumu. Odmerek protiteles proti ščitnici nam omogoča, da pokažemo prisotnost protiteles, odgovornih za najpogostejšo obliko hipotiroidizma. avtoimunskega.
Kaj storiti, ko pride do visokega TSH?
Najprej morate ponoviti odmerek TSH po 2 ali 12 tednih, da izključite "prehodno anomalijo. Ocena" FT4 je uporabna za opredelitev stanja subkliničnega hipotiroidizma in omogoča oceno stopnje resnosti.
Subklinični hipotiroidizem v primerjavi s prehodnim povečanjem TSH
Odmerjanje TSH je najbolj občutljiv laboratorijski podatek za diagnozo subkliničnega hipotiroidizma. Upoštevati pa je treba, da lahko nekatere fiziološke ali patološke situacije začasno povečajo izločanje TSH.
Vzroki tega pojava so motnje spanja, motnje cirkadianega ritma (npr. Nočno delo), izpostavljenost strupenim snovem (pesticidi, industrijske kemikalije itd.), Nekatere oblike tiroiditisa (subakutni ali poporodni), antitiroidna zdravila ali zaviranje izločanja TSH (glukokortikoidi, dopamin itd.), hude operacije, hude travme, okužbe in podhranjenost.
na osnovi ščitničnega hormona (nadomestno zdravljenje z L-tiroksinom, L-T4; npr. levotiroksin), sprva v majhnih odmerkih. Namen zdravljenja je obnoviti stanje eutiroidizma.
Preden se držite katerega koli nadomestnega zdravljenja z L-tiroksinom, pa mora zdravnik v kratkem času (približno 3-6 mesecev) spremljati disfunkcijo in potrditi zvišanje TSH (lahko je posledica prehodne nenormalnosti)).
Če se L-tiroksin ne jemlje (zaradi bolnikovega neupoštevanja terapevtskega protokola) ali ne zadostuje, se ustvari stanje hipotiroidizma. Zaradi tega mora bolnik s subkliničnim hipotiroidizmom med jemanjem zdravila redno spremljati, da preveri učinke zdravljenja.
Subklinični hipotiroidizem: shema za spremljanje
- Po prvi ugotovitvi povišanega TSH in normalnih ščitničnih hormonov po 2-3 mesecih izvedite odmerjanje protiteles TSH, FT4 in protiteles proti tiroperoksidazi (Ab anti-TPO) v krvi.
- Če je TSH normalen, ne opravljajte dodatnih testov;
- Če je TSH visok (tj. Subklinični hipotiroidizem je vztrajen):
- Opravite ultrazvočni pregled ščitnice;
- Ocenite delovanje ščitnice vsakih 6 mesecev (TSH in FT4); po dveh letih lahko to preverjanje postane letno.
Na splošno je treba delovanje ščitnice oceniti pri nosečnicah, pri tistih, pri katerih se pojavijo simptomi hipotiroidizma, ali pri drugih krvnokemičnih preiskavah.
Zdravljenje subkliničnega hipotiroidizma: da ali ne?
Tudi danes je zdravljenje subkliničnega hipotiroidizma ali ne predmet polemike v različnih smernicah.
Na splošno se nadomestno zdravljenje s ščitničnimi hormoni začne, ko so vrednosti TSH večje od 10 µU / ml. Kar zadeva koncentracije pod 10 µU / ml, se po drugi strani izkorišča večja stimulacija TSH na ščitnici, tako da to še vedno zagotavlja normalno proizvodnjo ščitničnih hormonov. Terapijo lahko začnemo pri vrednostih TSH med 4 in 10 µU / ml v primeru kroničnega avtoimunskega tiroiditisa ali nodularne bolezni ščitnice.
Edino stanje, pri katerem je zdravljenje subkliničnega hipotiroidizma vedno indicirano pri odraslih, je nosečnost, da bi se izognili učinkom disfunkcije na nosečnost in razvoj ploda. Zdravnik lahko razmisli o začetku zdravljenja v prisotnosti kliničnih simptomov ali v primer sočasne hiperlipidemije in srčnega popuščanja.